 全球服务热线:400-086-8008
全球服务热线:400-086-8008- 日本语
 全球服务热线:400-086-8008
全球服务热线:400-086-8008

首页 > 疾病导医 > 癌症肿瘤类 > 阻止肠息肉转变直肠癌,你应该怎样做
阻止肠息肉转变直肠癌,你应该怎样做
【本文为疾病百科知识,仅供阅读】 2016-04-13 作者:厚朴方舟
如今直肠癌已经成为我给常见的一种癌症疾病,很多直肠癌患者都是因为肠息肉没有及时得到治疗,从而癌变。怎样才能做到阻止肠息肉转变直肠癌,厚朴方舟小编为大家整理了下面的内容。
大肠的结构与功能
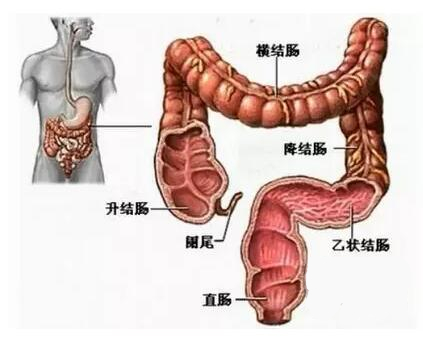
大肠主要位于人体的中下腹部,由盲肠、阑尾、结肠、直肠、肛管等部分构成。其起始部为盲肠,较细处为乙状结肠,主要功能为吸收大便中的水分。
结肠癌流行病学
结直肠癌在西方国家发病率极高,占其癌症发病率的第2或3位。在我国,改革开放前,结直肠癌的发生率较低,改革开放后,随着人们饮食结构与生活方式的改变,其发病率明显上升。男性较常见的肿瘤依次为肺癌、胃癌、食管癌、肝癌和结直肠癌,占所有癌症病例的2/3。女性较常见的肿瘤依次为乳腺癌、肺癌、胃癌、结直肠癌和食管癌,占所有癌症病例的3/5。陈万青教授及贺杰院士于2016-1-25日在CA上发表的文章显示,结直肠癌的发生与地区、性别及年龄相关,其发病年龄高峰为45-59岁及60-74岁。
息肉→肠癌途径
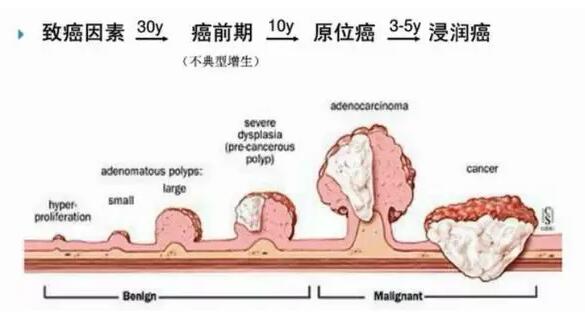
95%的患者肠癌都是由结肠息肉演变而来。
如图所示,结肠息肉30年左右演变为癌前病变,5-10年演变为癌症,后浸润、转移。
结肠癌的癌前病变是指已证实与结直肠癌的发生密切相关的病理变化,包括:锯齿状腺瘤、腺瘤病(家族性腺瘤性息肉病及非家族性腺瘤性息肉病)及炎症性肠病相关的异性增生。
链条的阻断
从息肉到结直肠癌这一链条该如何阻断呢?众多学者根据我国国情,制定了《2015中国早期结直肠癌及癌前病变筛查与诊治共识》,下面我们简要介绍下其重点内容。
1.筛查
应该对出现什么症状的患者或什么年龄段的人进行结肠镜筛查呢?
起始年龄:50岁
目标人群:
1)所有有便血、黑便、贫血和体重减轻等结直肠报警症状的人群;
2)50-74的无结直肠癌报警症状的人群。
而目标人群又可分为高风险人群和一般风险人群。
高风险人群(有以下任意1条者即是):
1)大便潜血阳性;
2)一级亲属有结直肠癌病史;
3)以往有肠道腺瘤史;
4)本人有癌症史;
5)有大便习惯的改变;
6)符合以下任意2条者:慢性腹泻、慢性便秘、黏液血便、慢性阑尾炎或阑尾炎切除史、慢性胆囊炎或胆囊炎切除史、长期精神压抑、有报警信号(低热、消瘦、贫血等)。
一般风险人群:无上述任意1条者。
针对不同的患者,我们的筛查起始时间及间隔时间也是不同的。
筛查方案:
1)无异常者,筛查的时间间隔应<10年;
2)有一级亲属家族史者,应40岁起开始进行筛查,以后每5年1次;
以往有肠道低风险腺瘤史者在治疗后5-10年内复查肠镜,有肠道高风险腺瘤史者在治疗后3年内复查肠镜,如果前列次复查未见异常,可延长随访时间间隔至5-10年;(低风险腺瘤:1次结肠镜检查发现了1-2个管状腺瘤,且其直径均小于10mm;高风险腺瘤:1次结肠镜检查发现了3个及以上腺瘤,或其中有1个腺瘤的直径在10mm或以上,或有1/3以上的绒毛结构或vip别上皮内瘤变。)
3)对结肠癌根治后的患者,建议术后1年内复查肠镜,以后每2-3年复查肠镜;对于直肠癌根治后患者,前3年内每3-6个月复查一次肠镜,以后每2-3年复查一次肠镜;
4)对于有子宫内膜癌及卵巢癌的患者建议自诊断之日起,每5年行一次结肠镜检查;
5)对于炎症性肠病患者,建议于症状出现后8-10年开始进行筛查。
息肉病理分类与恶性程度
1)增生性息肉:较常见的一种息肉,又名化生性息肉。远侧大肠为多,较小,直径多<1cm,表面光滑,基底较宽,单发或多发。组织学上此种息肉是由增大而规则的腺体形成,腺体上皮细胞增多造成皮皱缩呈锯齿形,细胞核排列规则,其大小及染色质含量变化很小,核分裂相少见。其重要特点是肠腺隐窝的中、下段都有成熟的细胞出现。增生性息肉不发生恶变。
2)炎症性息肉:又名假息肉,是肠黏膜长期受慢性炎症刺激而形成的息肉样肉芽肿,多见于溃疡性结肠炎,阿米巴痢疾及肠结核等病的病变肠道。常为多发性,多数较小,直径常<1cm,病程较长者,体积可增大。外形多较窄、长、蒂阔而远端不规则;有时呈桥状,两端附着与粘膜,中段游离。组织学表现为纤维性肉芽组织。
3)管状腺瘤:圆形或椭圆形,表面光滑或有分叶,大小不一,直径多<1cm,80%有蒂。组织学表现为多数管状腺腺体,癌变率约1%~5%。
4)绒毛状腺瘤:较管状腺瘤少见,多为单发。一般体积较大,直径多>1cm,大部分为广基,约10~20%有蒂。表面呈暗红色,粗糙或呈绒毛状突起或小结节状。以直肠较常见,其次为乙状结肠。组织学表现为上皮呈乳头样生长,中心为血管结缔组织间质,亦伴随上皮一起增生,分之成乳头样生长,上皮细胞多间变明显。其癌变率较高,较管状腺瘤高10倍以上。
5)混合状腺瘤:既具有管状腺瘤成分,又含有绒毛状腺瘤成分的腺瘤;其癌变率介于管状腺瘤与绒毛状腺瘤之间。
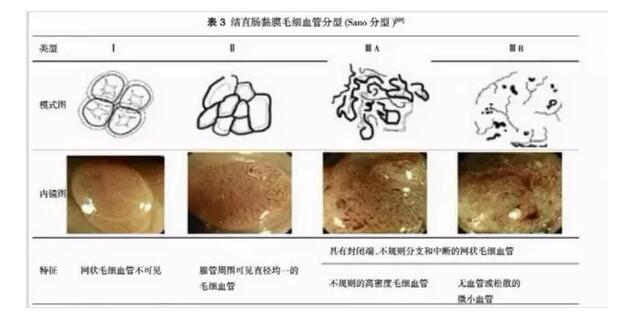
染色内镜
内镜功能的发展使得镜下判断息肉的良恶性质成为可能,应用放大及电子染色技能观察息肉的腺管开口状况及表面的微血管情况也可推测其性质。
治疗
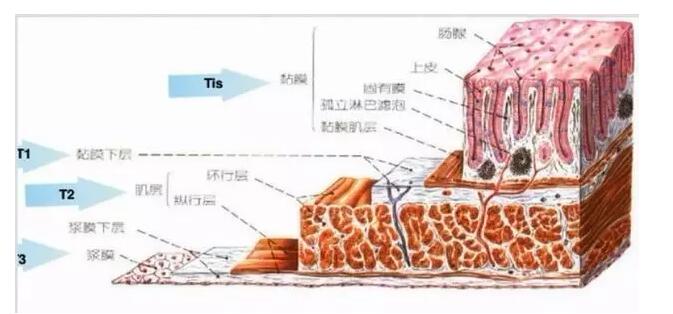
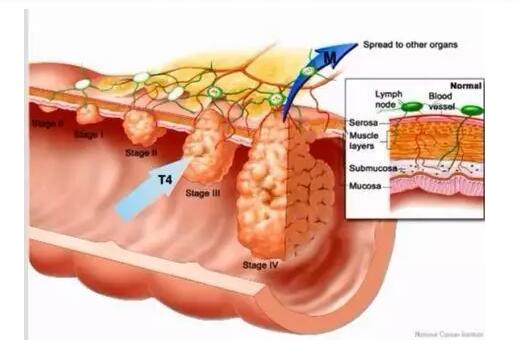
内镜辅助/治疗器械的发展,给息肉或早期癌症患者带来了福音。发现高风险的结肠腺瘤,我们应行内镜下切除,以阻断其癌变链条。对于早期的,无淋巴结转移或淋巴结转移几率极低的结肠癌变,我们都可以应用内镜对其进行EMR/ESD治疗。如上两图所示,即浸润深度不超过黏膜下层的2/3时,都可以根据患者情况考虑内镜下治疗。
厚朴方舟2012年进入海外医疗领域,总部位于北京,建立了由全球权威医学专家组成的美日名医集团,初个拥有日本政府官方颁发的海外医疗资格的企业。如果您有海外就医的需要,请拨打免费热线400-086-8008进行咨询!
本文由厚朴方舟编译,版权归厚朴方舟所有,转载或引用本网版权所有之内容须注明"转自厚朴方舟官网(www.hopenoah.com)"字样,对不遵守本声明或其他违法、恶意使用本网内容者,本网保留追究其法律责任的权利。
 全球咨询服务热线
全球咨询服务热线
400-086-8008

English | 微信端

互联网药品信息服务资格证书编号:(京)·非经营性·2015·0179
厚朴方舟健康管理(北京)有限公司 版权所有 www.hopenoah.com
京ICP备15061794号
京公网安备 11010502027115号